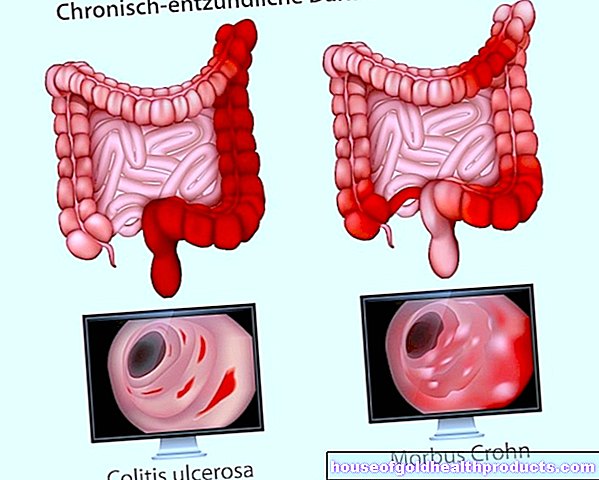
Servikal intraepitelyal neoplazi (CIN)
Astrid Leitner, Viyana'da veterinerlik eğitimi aldı. Veterinerlik mesleğinde on yıl geçirdikten ve kızının doğumundan sonra - daha çok şans eseri - tıbbi gazeteciliğe geçti. Tıbbi konulara olan ilgisinin ve yazma sevgisinin onun için mükemmel bir kombinasyon olduğu kısa sürede anlaşıldı. Astrid Leitner kızı, köpeği ve kedisi ile Viyana ve Yukarı Avusturya'da yaşıyor.
houseofgoldhealthproducts uzmanları hakkında daha fazla bilgi Tüm içeriği tıp gazetecileri tarafından kontrol edilir.Doktorlar serviksteki hücre değişikliklerini servikal intraepitelyal neoplazi (CIN) olarak adlandırır. Rahim ağzı kanserinin öncüsü olarak kabul edilirler. Doktor, rahim ağzından bir doku örneğini inceleyerek CIN tanısını koyar. Bir CIN'in gerileyip gerilemediğini ve ne zaman tedavi gerektiğini buradan okuyun.
Bu hastalık için ICD kodları: ICD kodları, tıbbi teşhisler için uluslararası kabul görmüş kodlardır. Örneğin, doktor mektuplarında veya iş göremezlik belgelerinde bulunabilirler. N87
Kısa bir bakış
- Servikal intraepitelyal neoplazi (CIN) nedir? Rahim ağzı kanserinin habercisi olan rahim ağzındaki hücre değişiklikleri
- Kurs: Tekrar gerileyebilir. CIN I ve II ile beklenebilir, CIN III ile genellikle aynı işlem yapılır (konizasyon)
- Belirtiler: CIN herhangi bir belirtiye neden olmaz
- Nedenler: İnsan papilloma virüsleri ile kronik enfeksiyon, özellikle yüksek riskli virüs tipleri HPV 16 ve 18
- Risk faktörleri: Sık sık değişen cinsel partnerler, herpes virüsleri veya klamidya ile eşzamanlı enfeksiyon, sigara içme, immün yetmezlik
- Teşhis: PAP smear, vajinal muayene, doku örneği alınması (biyopsi), HPV testi
- Tedavi: düzenli kontroller, muhtemelen iltihap önleyici ilaçlar, ameliyat (konizasyon)
- Önleme: HPV aşısı, jinekolog tarafından düzenli kontroller
Servikal intraepitelyal neoplazi (CIN) nedir?
CIN, "servikal intraepitelyal neoplazi"nin (İngiliz servikal intraepitelyal neoplazi) kısaltmasıdır. Doktorlar bu terimi, tedavi edilmezse rahim ağzı kanserine dönüşebilecek rahim ağzındaki yüzeysel hücre değişikliklerini tanımlamak için kullanırlar.
Hücre değişikliklerinin nedeni, insan papilloma virüsü (HPV) ile kronik bir enfeksiyondur. HP virüsleri çok yaygındır ve hemen hemen her kadın hayatı boyunca onlara bulaşacaktır. Cinsel ilişki yoluyla bulaşır.
HPV enfeksiyonları genellikle kendi kendine iyileşir. Bununla birlikte, devam ederse, serviks üzerindeki mukoza zarının hücrelerine zarar verebilirler. Bunlar başlangıçta rahim ağzı kanserinin (kanser öncesi lezyonlar, CIN) öncülerine ve ancak daha sonra kansere dönüşebilir. Rahim ağzı kanseri, dünya çapında kadınlarda en sık görülen üçüncü kanser türüdür.
CIN teşhisi otomatik olarak kanser geliştireceğiniz anlamına gelmez. Bazı CIN'ler kendi kendine geriler. CIN'in tedavi edilip edilmeyeceği ve nasıl tedavi edileceği hücre değişikliklerinin (displazi) derecesine bağlıdır.
CIN 1, 2 ve 3 arasındaki fark
Doktorlar servikal intraepitelyal neoplazmaları üç derece şiddette sınıflandırır:
- CIN I (CIN 1): düşük dereceli displazi
CIN I, kadınların iyi bir yarısında kendiliğinden iyileşen hafif hücre değişiklikleridir.
- CIN II (CIN 2): orta derecede displazi
CIN II, ılımlı bir hücre değişikliği biçimini tanımlar. Etkilenen kadınların üçte birinde kendi kendine düzelir.
- CIN III (CIN 3): şiddetli displazi (invaziv skuamöz hücreli karsinom)
CIN III ile hücre değişiklikleri zaten oldukça ilerlemiştir. Değişiklikler hala üst doku katmanlarıyla sınırlıdır (karsinoma in situ, CIS), ancak karsinoma dönüşebilir. CIN III çok az kadında kendi kendine düzeldiği için doktorlar genellikle böyle bir durumda hemen ameliyat olmanızı tavsiye eder.
Bir CIN gerileyebilir mi?
Doktor servikal intraepitelyal neoplaziyi (serviksin displazisi) keşfederse, bu endişe nedeni değildir. Hücre değişiklikleri yüzeysel olarak büyür ve belirli koşullar altında tekrar gerileyebilir. CIN'in kendi kendine kaybolma olasılığı, enfeksiyonun kapsamına ve süresine bağlıdır. Genel bir kural olarak, yüksek riskli HPV virüs tipleri (HPV 16 ve 18) ile ne kadar uzun süre enfekte olursanız, gerileme olasılığı o kadar düşük ve rahim ağzı kanseri olasılığı o kadar yüksek olur.
CIN I vakaların yüzde 60'ında kendiliğinden ve tedavisiz iyileşir. Vakaların yüzde 30'unda hücre değişiklikleri devam eder. Burada doktor jinekolojik muayene sırasında yılda bir kez rahim ağzını kontrol eder. Tüm CIN I vakalarının yüzde 10'u yıllar içinde CIN III'e dönüşür. CIN I varsa, doktor her üç ayda bir hücrenin değişip değişmediğini kontrol eder. CIN I iki yıldan uzun süredir mevcutsa, doktorlar bir operasyon (konizasyon) önermektedir.
CIN II ile, yüzde 40'ı iki yıl içinde kendi kendine iyileşir, yüzde 40'ı kalır ve vakaların yüzde 20'sinde bir CIN III gelişir. Bir CIN II'nin hemen tedavi edilmesi gerekmez. Ancak doktor, CIN II'nin nasıl geliştiğini kontrol etmek için her üç ayda bir PAP testi (rahim ağzından bir yaymanın mikroskobik incelemesi) ve vajinaloskopi yapacaktır. Bir yıl sonra hücre değişiklikleri kaybolmadıysa, doktorlar genellikle bir ameliyat (konizasyon) önerir.
Doktor CIN III teşhisini koyarsa, hücre değişikliklerinin gerileme şansı sadece yüzde 33'tür. Bu bulgu ile displazinin rahim ağzı kanserine dönüşmesi çok olasıdır. Bu nedenle doktorlar bu aşamada hemen ameliyat önermektedir.
Bir CIN'i nasıl tanırsınız?
Servikal intraepitelyal neoplazmalar genellikle semptomlara neden olmaz. Bu nedenle, genellikle sadece tesadüfen keşfedilirler - jinekologdaki yıllık önleyici tıbbi muayenenin bir parçası olarak.
Genital sistem hastalıkları sıklıkla belirgin semptomlara neden olmaz. Bu nedenle vajinada ağrı veya kaşıntı veya kanama (adet döneminin dışında) her zaman ciddiye alınmalıdır. Herhangi bir anormalliğiniz varsa jinekoloğunuza başvurun. Nedeni açıklığa kavuşturur ve hangi tedavinin mantıklı olup olmadığına karar verir.
Servikal intraepitelyal neoplaziye ne sebep olur?
Bir CIN, insan papilloma virüsü (HPV) ile bir enfeksiyondan gelişir. Dünyada en sık görülen HPV kaynaklı hastalıktır. Genital HP virüsleri cinsel ilişki sırasında bulaşır ve mukoza zarlarına nüfuz eder.
Çoğu kadın, yaşamları boyunca HP virüsleri ile enfekte olur, ancak yalnızca birkaçı ondan bir CIN geliştirir. Vakaların yüzde 80'inde enfeksiyon bir ila iki yıl içinde kendiliğinden ve semptomsuz iyileşir.
Bağışıklık sistemi enfeksiyonla savaşamazsa, serviksteki hücreler HPV enfeksiyonundan o kadar zarar görebilir ki kanser öncülerine dönüşürler. Bununla birlikte, kalıcı bir HPV enfeksiyonunun gerçekten kansere dönüşmesi yaklaşık beş ila on yıl sürer.
Risk faktörleri yüksek riskli HP virüs türü
Çoğu HPV enfeksiyonu zararsızdır ve bağışıklık sistemi tarafından başarıyla savaşılır. Bununla birlikte, yüksek riskli virüs HPV tipleri (HPV 16 ve 18) servikse yerleşirse hastalık riski özellikle yüksektir. Bunlar, rahim ağzı kanseri öncülerini (prekanserozlar) tetikleyerek potansiyel olarak kansere neden olabilen virüs türleridir. Bununla birlikte, yüksek riskli HPV tiplerine sahip enfeksiyonların tedavi olmaksızın tekrar iyileşmesi de mümkündür.
Genital HPV enfeksiyonları için diğer risk faktörleri
Yüksek riskli HPV 16 ve 18 tipleri ile enfeksiyona ek olarak, diğer faktörler CIN riskini artırır:
- Sık sık değişen cinsel partnerler: HP virüsleri esas olarak cinsel ilişki sırasında bulaşır. Cinsel temas sayısı arttıkça HPV enfeksiyonu riski de artar. Prezervatifler, virüslerin bulaştığı tüm cilt bölgelerini kapsamadığı için yalnızca sınırlı ölçüde koruma sağlar.
- Sigara içmek: Sigara içmek sadece kanser gelişimini değil, aynı zamanda HPV enfeksiyonunu da teşvik eder. Nikotin, serviksin mukoza zarında birikir ve böylece bağışıklık fonksiyonunu zayıflatır.
- Genç yaşta doğum: Anneler için enfeksiyon riski, ilk çocuğun doğum yaşına ve çocuk sayısına bağlıdır. Çünkü hamilelikle birlikte rahim ağzındaki mukoza zarı değişir ve enfeksiyonlara karşı daha duyarlı hale gelir. 20 yaşında anne olan bir kadın, 35 yaşında ilk çocuğunu doğuran anneden daha yüksek risk taşır.
- Bağışıklık zayıflığı: HIV hastaları veya kronik hastalar gibi bağışıklığı baskılanmış kişiler, sağlıklı insanlara göre enfeksiyonlarla daha az savaşabilir.
- Cinsel yolla bulaşan diğer patojenlerle enfeksiyonlar: Herpes veya klamidyal enfeksiyonlar, HPV virüsleri ile enfeksiyonu teşvik eder.
- Doğum kontrol haplarının oral kullanımı: Hapı beş yıldan fazla süredir kullanan kadınlar, HPV enfeksiyonu riski daha yüksektir.
CIN nasıl teşhis edilir?
Rahim ağzı bölgesindeki hücre değişiklikleri belirgin semptomlara neden olmaz. Jinekolog, yıllık koruyucu sağlık kontrolü sırasında bu tür bir değişiklik olup olmadığını rutin olarak kontrol eder.
PAP smear testi
Rahim ağzındaki hücre değişikliklerini belirleyebilmek için doktor PAP testi denilen bir test yapar. Pamuklu çubukla serviks bölgesinden bir bez alır. Bu daha sonra hücrelerdeki değişiklikler için özel bir laboratuvarda incelenir.
PAP testinin sonucu ne diyor?
PAP I: Normal, sağlıklı hücreler, değişiklik kanıtı yok, bir yıl sonraki kontrol
PAP II: Hafif hücre değişiklikleri (zararsız bir iltihaplanma veya mantar enfeksiyonu gibi), kanser öncesi lezyon veya kanser şüphesi yok, bir yıl içinde bir sonraki kontrol
PAP III: Belirsiz bulgu, daha belirgin inflamasyon veya hücre değişiklikleri, daha fazla araştırma gerekli
PAP IIID: Hücre değişiklikleri (displaziler) var ama kanser yok. Daha fazla araştırmaya ihtiyaç vardır.
PAP IV: Kanser öncesi, erken evre kanser veya kanser vardır. Açıklığa kavuşturmak için daha fazla araştırma gereklidir.
PAP V: Kötü huylu tümör hücrelerinin saptanması, kanser olasılığı çok yüksek.
Prosedür PAP bulgularına bağlıdır
PAP I ve II ile başka bir eyleme gerek yoktur, bir sonraki smear bir yıl içinde önleyici muayene sırasında alınacaktır. PAP III'ten itibaren, vajinaloskopi ve/veya HPV testi gibi ileri tetkikler gereklidir.
vajinaloskopi
PAP testinin sonucu PAP III veya daha fazla ise doktor vajinal muayene (kolposkopi) yapacaktır. Rahim ağzının mukoza zarındaki değişiklikleri incelemek için özel bir mikroskop ve bağlı bir kamera kullanır. Herhangi bir anormallik varsa doktor küçük forseps (biyopsi) ile rahim ağzından küçük doku örnekleri alır. Bunlar daha sonra bir laboratuvara gönderilir ve mikroskobik olarak incelenir.
Doku örneklerinin çıkarılması hafif ağrıya neden olabilir, ancak genellikle sadece kısa bir zaman alır. Rahim ağzındaki yaralar iyileşene kadar hafif kanama olabilir. Bu nedenle sonraki günlerde külotlu astar kullanılması tavsiye edilir.
HPV testi
HPV testi, HPV virüsleri ile bir enfeksiyon olup olmadığını belirler. Prosedür, PAP testininkine benzer: doktor, hücreleri bir fırça ile serviksten çıkarır.Bazı kadınlar muayeneyi rahatsız edici ve biraz acı verici bulur.
Hücreler daha sonra laboratuvarda incelenir. HP virüsleri ile bir enfeksiyon olup olmadığı ve ne tür bir virüs olduğu belirlenir:
- Yüksek riskli virüs türleri: başlıca HPV 16 ve 18, ayrıca HPV 31, 33, 35, 39, 45, 51, 52, 56, 58 ve 59
- Düşük riskli virüs türleri: başlıca HPV 6 ve 11, ayrıca HPV 40, 42, 43, 44, 54, 61, 62, 70, 71, 72, 74, 81 ve 83
HPV testi de konizasyondan sonra kullanılır. Doktor, operasyondan sonra virüsün hala mevcut olup olmadığını kontrol edecektir. Eğer öyleyse, hücre değişikliklerinin tekrarlama riski artar.
CIN nasıl tedavi edilir?
CIN I tedavisi
CIN I, kadınların yaklaşık yarısında kendi kendine iyileşir. Bakteri veya mantarların neden olduğu iltihap belirtileri varsa, doktor bunları uygun ilaçlarla tedavi edecektir. Jinekologdaki bir sonraki kontrol altı ay içinde gerçekleşecek. HPV testi pozitif çıkarsa tekrar vajinal muayene ve gerekirse biyopsi yapılır.
CIN II tedavisi
CIN 2'nin hemen tedavi edilmesi gerekmez. Kural olarak, hücre değişikliklerinin nasıl geliştiğini görmek için bekleyip altı ay sonra smear testi yaptırmak yeterlidir. İki yıl sonra hala bir CIN II varsa, doktorlar değişikliğin cerrahi olarak çıkarılmasını (konizasyon) önerir.
CIN III tedavisi
CIN III durumunda, yani ileri kanser öncüleri durumunda, doktorlar konizasyon yoluyla derhal çıkarılmasını önerir.
konizasyon nedir?
Bir konizasyon ile doktor hastalıklı dokuyu serviksten çıkarır. İşlem genel veya lokal anestezi altında yapılır. Bunu çıkarmak için doktor elektrikli bir ısıtma döngüsü (LEEP konizasyon) veya bir lazer kullanır ve koni şeklindeki bir doku parçasını serviksten çıkarır. Çoğu kadın için konizasyon tam iyileşmeye yol açar.
İşlemden sonra hafif kanama olabilir, ancak genellikle adet döneminden daha azdır. Sekizinci ila onuncu gün, kabuk gevşediğinde kanama tekrar başlayabilir.
Konizasyondan sonraki ilk üç ila dört hafta cinsel ilişkiden, banyodan ve tampondan kaçının!
Konizasyondan sonra doktor hastayı tekrar muayene eder. Bir HPV testi ile birlikte bir PAP testi, iyi bir güvenlik sağlar. Vajinaloskopi sadece CIN tamamen çıkarılmamışsa ve/veya HPV testi hala pozitifse gereklidir.
Bir CIN'i önleyebilir misiniz?
Servikal intraepitelyal neoplazmalara HP virüsleri neden olur. HPV enfeksiyonunu erken bir aşamada tespit eden veya en iyi durumda onu önleyen tüm önlemler bu nedenle önleme için uygundur.
HPV aşısı
Şu anda piyasada insan papilloma virüslerine karşı iki aşı bulunmaktadır. HPV enfeksiyonunu önler ve potansiyel olarak rahim ağzı kanserine yol açabilecek hücre değişikliklerine karşı koruma sağlarlar. Şu anda iki aşı mevcuttur:
- İkili aşı: Yüksek riskli HPV 16 ve 18 türlerine karşı koruma sağlar
- Dokuz katlı aşı: Yüksek riskli 16, 18, 31, 33, 45, 52 ve 58 türlerine ve düşük riskli HPV 6 ve 11 türlerine karşı koruma sağlar (genital siğillere karşı ek koruma)
HPV aşısı sözde ölü aşıdır. Bu, aşının bağışıklık sistemini antikor üretmesi için uyardığı, ancak bir enfeksiyona neden olamayacağı anlamına gelir.
Daimi Aşı Komisyonu (STIKO), dokuz ila 14 yaş arasındaki tüm kız çocuklarına aşı yapılmasını önermektedir. Hazırlığa bağlı olarak, iki veya üç doz alacaksınız. Aşı, ilk cinsel ilişkiden önce yapılırsa en iyi sonucu verir.
Prensip olarak, aşılama daha sonraki bir zamanda da mümkündür (ilk cinsiyetten sonra). Belirli bir virüs tipine sahip bir HPV enfeksiyonu meydana gelmiş olsa bile, aşı yine de aşının içerdiği diğer virüs türlerine karşı koruma sağlar.
Aşı, mevcut bir HPV enfeksiyonunun tedavisi için uygun değildir. Bununla birlikte, konizasyondan sonra aşılanan kadınların tekrar CIN alma olasılıklarının daha düşük olduğuna dair kanıtlar vardır.
Tüm aşılarda olduğu gibi, HPV aşısından sonra yan etkiler mümkündür. Bunlara enjeksiyon bölgesinde ağrı ve şişlik, baş ağrısı veya baş dönmesi dahildir. Bununla birlikte, bu bağışıklık sistemi reaksiyonları genellikle zararsızdır ve birkaç gün içinde kendi kendine geçer.
tarama muayenesi
Bir CIN genellikle herhangi bir belirtiye neden olmaz. Jinekologda yıllık önleyici muayenelere katılmak daha da önemlidir. Çünkü: Düzenli kontroller (PAP testi), hücre değişikliklerinin fark edilmeden rahim ağzı kanserine dönüşmesini engeller.
Ocak 2020'den bu yana, 35 yaş ve üstü kadınlar her üç yılda bir insan papilloma virüsü testi yaptırabilmektedir.
HPV'ye karşı aşılanmış kişiler bile jinekologda önleyici muayenelerden vazgeçmemelidir, çünkü mevcut aşılar şimdiye kadar sadece kansere neden olan HPV enfeksiyonlarını önlemiştir.
Etiketler: ilk yardım yaşlı bakımı beslenme