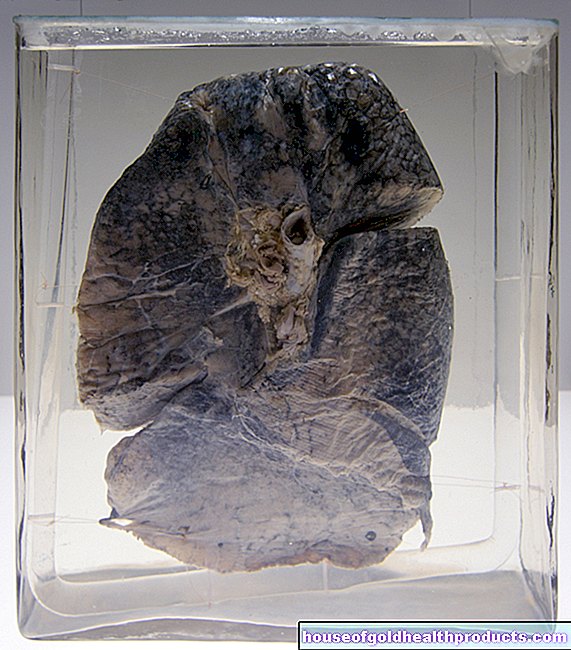
Tiroid kanseri
Dr. med. Fabian Sinowatz, medikal editör ekibinde serbest çalışan bir yazardır.
houseofgoldhealthproducts uzmanları hakkında daha fazla bilgi Tüm içeriği tıp gazetecileri tarafından kontrol edilir.Tiroid kanseri nadir görülen ancak sinsi bir kanserdir. Genellikle sadece tümör çevresindeki dokuya yayıldığında semptomlarla fark edilir hale gelir. Dört tip tiroid kanseri vardır. Üçünde, yeterli tedavi ile iyileşme şansı iyidir. Dördüncü tip zor tedavi edilebilir. Tiroid kanseri türleri ve tedavisi hakkında bilmeniz gereken her şeyi buradan okuyun.
Bu hastalık için ICD kodları: ICD kodları, tıbbi teşhisler için uluslararası kabul görmüş kodlardır. Örneğin, doktor mektuplarında veya iş göremezlik belgelerinde bulunabilirler. C73
Tiroid kanseri: açıklama
Tiroid kanseri (tiroid karsinomu), organın bazı hücrelerinin dejenere olması, yani genetik değişiklikler nedeniyle kanser hücrelerine dönüşmesi ve kontrolsüz bir şekilde çoğalmasıyla ortaya çıkar. Sonuç olarak, sağlıklı dokuyu değiştirirler. Ayrıca kanser hücreleri bazen orijinal işlevlerini (tiroid hormonları üretmek gibi) artık yerine getiremezler.
En yaygın dört tiroid kanseri türü
Tiroidde farklı görevleri olan farklı hücre türleri vardır. Tümörün hangi hücre tipinden kaynaklandığına ve nasıl büyüdüğüne bağlı olarak doktorlar farklı tiroid kanseri türleri arasında ayrım yapar. Tüm tiroid kanserlerinin çoğunluğu aşağıdaki dört tipten birine atanabilir:
- Papiller tiroid kanseri: Tüm tiroid kanseri vakalarının yaklaşık yüzde 80'i
- foliküler tiroid kanseri: yaklaşık yüzde 10
- Medüller tiroid karsinomu (C hücreli karsinom, MTC): yaklaşık yüzde 5
- anaplastik tiroid kanseri: yaklaşık yüzde 5
Papiller, foliküler ve anaplastik tiroid karsinomunun tümü hormon üreten tiroid hücrelerinden (tirositler) başlar: İlk iki tümör tipine (papiller ve foliküler tiroid kanseri) "farklılaşmış" da denir. Burada kanser hücreleri hala sağlıklı tirositlere büyük ölçüde benzer ve onlar gibi tiroid hormonları da üretirler.
Buna karşılık, anaplastik tiroid krasinom "farklılaşmamıştır": hücreleri normal tiroid hücrelerine herhangi bir benzerliğini yitirmiştir ve artık onlar gibi davranmıyor.
Son olarak, medüller tiroid kanseri hormon üreten tiroid hücrelerinden değil, tiroid bezindeki (C hücreleri) farklı bir hücre tipinden kaynaklanır.
Papiller tiroid kanseri
Papiller tiroid kanseri, yaklaşık yüzde 80'ini oluşturan en yaygın tiroid kanseri türüdür. Siğil şeklindeki büyümeler (papilla) ile karakterizedir. Ayrıca burada kanser hücreleri lenfatik sistem yoluyla yayılmayı tercih ederler (lenfojenik metastaz). Bu nedenle boyundaki lenf düğümleri sıklıkla kanserden etkilenir.
Kadınların papiller tiroid krasinomunu geliştirme olasılığı erkeklerden önemli ölçüde daha fazladır.
Foliküler tiroid kanseri
Foliküler tiroid kanseri, tiroid kanserinin ikinci en yaygın şeklidir. Burada tiroidde vezikül şeklinde (foliküler) yapılar oluşur. Kanser hücreleri esas olarak kan yoluyla (hematojen metastaz) yayılır - genellikle beyin veya akciğerlere.
Foliküler tiroid kanseri de öncelikle kadınları etkiler.
Medüller tiroid kanseri
Yukarıda bahsedildiği gibi medüller tiroid karsinomu (C hücreli karsinom olarak da adlandırılır) hormon üreten tiroid hücrelerinden (tirositler) başlamaz, C hücrelerinden gelişir. Bunlar, fosfat ve kalsiyum dengesini düzenlemek için çok önemli olan kalsitonin hormonunu üretir.
Medüller tiroid karsinomunda C hücrelerinin dejenerasyonu ve kontrolsüz üremesi nedeniyle, aşırı miktarda kalsitonin üretimi vardır. Bu, kandaki kalsiyum seviyesinin düşmesine neden olur ve bu da duyusal rahatsızlıklar olarak kendini gösterebilir. Ek olarak, şiddetli ishal medüller tiroid kanserinin özelliğidir. Bunlar, tümör tarafından üretilen belirli maddelerin ("vazoaktif maddeler") sonucudur.
Bu tip tiroid kanseri erkekleri ve kadınları eşit sıklıkta etkiler.
Anaplastik tiroid kanseri
Anaplastik tiroid kanseri, en nadir görülen tiroid kanseri türüdür ve diğerlerinden çok farklıdır. Farklılaşmamış tümör çok hızlı ve agresif bir şekilde büyür ve bu nedenle tedavi edilmesi güçtür - etkilenenlerin yaşam beklentisi çok kısadır. Kadınlar ve erkeklerin bu tiroid kanseri formunu geliştirme olasılığı eşittir.
Tiroid bezinde yumru: nadiren kanser
Birçok insanın tiroid bezinde topaklar vardır. Çoğu durumda tiroid kanseri değil, iyi huylu bir tümördür. Böyle bir tümör de kontrolsüz bir şekilde büyür, ancak kötü huylu bir tümör (tiroid kanseri) gibi çevre dokuya nüfuz etmez.
Tiroid kanseri: sıklık
Genel olarak, tiroid bozuklukları Almanya'da çok yaygındır. Bununla birlikte, vakaların büyük çoğunluğunda iyi huylu bir hastalıktır: Bu ülkedeki nüfusun yaklaşık dörtte birinde tiroid bezinde iyi huylu düğümler bulunur. Öte yandan tiroid kanseri nadirdir. Almanya'da her yıl yaklaşık 100.000 kişiden dördü bunu geliştiriyor. Kadınların tiroid kanseri geliştirme olasılığı erkeklerden üç kat daha fazladır.
Tiroid kanseri: belirtiler
Tiroid kanserinin tipik belirtileri hakkında bilmeniz gereken her şeyi Tiroid Kanseri Belirtileri makalesinde okuyabilirsiniz.
Tiroid kanseri: nedenleri ve risk faktörleri
Tiroid kanserinin nedenleri henüz tam olarak aydınlatılamamıştır. Bununla birlikte, hastalık riskini artıran faktörlerle ilgili olarak, bu tür tümörlerin gelişimine dair bazı kanıtlar vardır. Ancak burada, farklı tiroid karsinomu türleri arasında farklılıklar vardır.
İyonlaştırıcı radyasyon
Papiller ve foliküler tiroid kanserine iyonlaştırıcı radyasyonun neden olduğuna dair güçlü kanıtlar vardır. Çernobil'deki nükleer reaktör kazasından sonra Belarus, Ukrayna ve Rusya'da yaklaşık 1500 çocuk tiroid kanserine yakalandı. İkinci Dünya Savaşı'nda Japonya'nın Hiroşima ve Nagazaki şehirlerine yapılan atom bombası saldırılarından kurtulanların da tiroid kanseri geliştirme olasılığı önemli ölçüde daha yüksekti.
Lenf bezi kanseri veya diğer kanserli tümörlerin tedavisi için yapılanlar gibi boyun bölgesine tıbbi radyasyon yoluyla hastalık riski de artar. Burada özellikle çocuklar risk altındadır.
Terapötik nedenlerle (örneğin hipertiroidizm tedavisi için) radyoaktif iyot alan hastalarda tiroid kanseri riski artmaz çünkü tiroid bezi genellikle tedavi tarafından tahrip edilir.
Genetik eğilim
Bazı tiroid kanseri türleri genetik olarak yatkındır. Bu özellikle medüller tiroid karsinomu için geçerlidir: hastaların yaklaşık dörtte birinde, kötü huylu tümör, aile içinde kalıtsal olabilen belirli bir genetik kusura kadar izlenebilir (ailesel medüller tiroid karsinomu). Kromozom 11'deki RET geninde çeşitli gen değişiklikleri (mutasyonlar) mümkündür. Tek başına veya çeşitli diğer - bazen iyi huylu - tümörlerle (örneğin adrenal medulla) kombinasyon halinde ortaya çıkan medüller tiroid karsinomuna yol açabilirler. Sonuncusu "çoklu endokrin neoplazi" olarak adlandırılır (MEN, tip 2).
RET gen mutasyonu olan herkesin medüller tiroid kanseri geliştirme şansı yüzde 90'dır. Bu nedenle, mutasyon biliniyorsa, tiroid genellikle çocuklukta önleyici bir önlem olarak çıkarılır (profilaktik tiroidektomi).
Genetik yatkınlık olasılığı nedeniyle, medüller tiroid karsinomu teşhisi konulurken, hastanın yakın aile bireylerinin (örn. ebeveynler, çocuklar) genellikle genetik muayene yaptırmaları ve kanda kalsitonin ölçümü yaptırmaları önerilir (aşağıya bakınız: tetkikler ve teşhis). ).
İyot eksikliği ve artan TSH
İyot eksikliği nedeniyle "guatr" geliştiren herkes tiroid kanserine, özellikle de foliküler tiroid kanserine daha duyarlıdır. Ek olarak, iyot eksikliği ile ilişkili tiroid uyarıcı hormondaki (TSH) artış, artan tiroid kanseri riski ile ilişkilidir. Bu, son çalışmalarla kanıtlanmıştır.
Foliküler tiroid karsinomu sıklığındaki coğrafi farklılıklar, iyot arzı ile bağlantıyı açıkça ortaya koymaktadır: Bu tiroid kanseri türü, iyot arzı iyi olan bölgelere göre iyot eksikliği olan bölgelerde daha sık görülür.
Anaplastik tiroid kanserinde nedenleri ve olası risk faktörleri hala tam olarak bilinmemektedir.
Tiroid kanseri: muayeneler ve tanı
Tiroid kanseri genellikle hiçbir belirtiye neden olmaz. Bu nedenle birçok hastada muayene sırasında tesadüfen keşfedilir. Kan değerlerindeki değişiklikler veya tiroid bezinin ultrason muayenesi, organın bir hastalığı hakkında bilgi verebilir. Bu muayeneler genellikle bir genel tıp uzmanı veya bir dahiliye uzmanı tarafından yapılır.
anamnez
Tiroid kanseri gibi bir tiroid hastalığından şüpheleniliyorsa, doktor önce hastaya çeşitli sorular soracaktır. Olası sorular, örneğin:
- Anne-babanızda veya kardeşlerinizde tiroid bozukluklarınız olduğu biliniyor mu? Evet ise, hangisi?
- Işınlanmadan önce başka bir kanser geçirdiniz mi?
- Yutma veya nefes almada sorun mu yaşıyorsunuz?
- Boyun bölgesinde şişmiş lenf düğümleri veya ağrı veya ciltte kızarıklık gibi başka özellikler fark ettiniz mi?
- Örneğin iş nedenleriyle veya radyoaktif olarak kirlenmiş alanların yakınında kalarak (Ukrayna'daki Çernobil veya Japonya'daki Fukushima gibi) iyonlaştırıcı radyasyona maruz kalmış olma ihtimaliniz var mı?
Fiziksel inceleme
Anamnez görüşmesini fizik muayene takip eder. Doktor, şüpheli değişiklikler için tiroid bezini, boyun bölgesini ve lenf düğümlerini dikkatlice tarar.
Kan testi ve ultrason
Diğer şeylerin yanı sıra, tiroid hormonları T3 ve T4 (veya fT3 ve fT4) ve hormon TSH (tiroid uyarıcı hormon) kanda ölçülür. Ölçülen değerler normal değerlerden saparsa, genellikle tiroidin ultrason muayenesi takip eder.
Kandaki kalsitonin seviyesi de bilgilendirici olabilir: Bu hormonun seviyesi yükselirse, genellikle tiroid kanseridir - daha doğrusu medüller tiroid karsinomu (büyük miktarlarda kalsitonin üretir).
Ultrasonik
Ultrason kullanarak, doktor tiroid bezinin boyut ve yapı olarak değişip değişmediğini zaten görebilir. Örneğin tiroid bezinde topaklar olup olmadığını ve tiroid bezinin büyümüş (guatr) olup olmadığını belirleyebilir.
Ultrason muayenesi, tiroid nodüllerinin iyi huylu veya kötü huylu tümörler olup olmadığı konusunda doktora bilgi verebilir. Ancak güvenilir bir teşhis için bu yeterli değildir. Tiroid kanseri oldukça nadir olduğundan, birçok doktor ilk olarak birkaç hafta boyunca nodüllerin gelişimini gözlemler ve tiroidi ultrasonda tekrar tekrar inceler. Doktor ultrasona göre tiroid kitlelerini potansiyel olarak kanserli olarak sınıflandırırsa veya kitleler bir santimetreden büyükse ileri tetkikler (sintigrafi, biyopsi) yapılır.
sintigrafi
Şüpheli tiroid nodüllerinin araştırılmasında bir sonraki adım genellikle bir tiroid sintigrafisidir. Bu nükleer tıp yöntemi ile radyoaktif bir madde kullanılarak tiroid bezindeki metabolik aktivite ve kan akışı görüntülenebilmektedir. Bu, doktorun ultrasonda gösterilen herhangi bir nodüler değişikliği daha kesin olarak netleştirmesine yardımcı olur:
Sintigrafi, ultrasonda şüpheli bir nodülün bulunduğu tiroid bölgesinde belirgin şekilde azalmış veya tamamen yok bir metabolik aktivite gösteriyorsa, bu bir "soğuk nodül"dür (sintigrafik görüntüde koyu renk). Bu, tiroid kanseri belirtisi olabilir, ancak olması gerekmez. Tiroid kanseri, soğuk yumruların yalnızca yaklaşık yüzde üç ila on'unda bulunur.
Özellikle yüksek metabolik aktiviteye sahip nodüller - sözde "sıcak nodüller" (sintigrafide kırmızı renk) - örneğin iyi huylu bir hipertiroidizmde (otonom tiroid adenomu) ortaya çıkabilir, ancak tiroid kanseri belirtisi değildir.
biyopsi
"Soğuk yumru" nadiren kötü huylu olsa bile, ince iğne biyopsisi (FNB) ile kontrol edilmelidir. Doktor tiroid nodülünü (delinme) ultrason kontrolü altında ince içi boş bir iğne ile deler ve küçük bir doku örneği alır.
gerçekten tiroid kanseri olup olmadığını değerlendirmek için bir patolog tarafından laboratuvarda incelenir. Bununla birlikte, muayene her zaman net bir teşhis sağlamaz.
Antikoagülan ilaç (ASA veya fenprokumon gibi) alan hastaların biyopsiden önce zamanında bu ilaçları almayı bırakmaları gerekebilir. Bu, numune alırken delikten kanamayı önlemek içindir.
Sonraki araştırmalar
Tiroid kanseri teşhisi konulursa, daha ileri incelemeler yapılacaktır. Tiroid kanserinin ne kadar yayıldığını belirlemek için kullanılırlar.
Örneğin, kanserin akciğerlerde kız tümörler (metastazlar) oluşturup oluşturmadığını kontrol etmek için göğüs röntgeni (göğüs röntgeni) kullanılabilir. Bilgisayarlı tomografi ve manyetik rezonans görüntüleme, göğüs ve vücudun diğer bölgelerindeki metastazları daha kesin olarak araştırmak ve malign tümörün tiroid bezindeki yayılımını daha detaylı göstermek için kullanılabilir. Doktorlar, kanserin ses tellerine yayılıp yayılmadığını öğrenmek için laringoskopi yapabilir.
Tiroid kanseri: tedavi
Tiroid kanseri için doğru tedaviyi seçmek, sahip olduğunuz tiroid kanserinin türüne ve kanserin vücutta ne kadar yayıldığına bağlıdır. Prensip olarak, ayrı ayrı veya farklı kombinasyonlarda kullanılabilen aşağıdaki terapi seçenekleri mevcuttur:
- Cerrahi: Kural olarak, tiroid bezi cerrahi olarak kısmen veya tamamen çıkarılır (tiroidektomi).
- Radyoiyot tedavisi: Diferansiye tiroid kanseri (papiller ve foliküler karsinom) durumunda, hastalara operasyondan sonra radyoaktif olarak işaretlenmiş iyot verilir. Sadece hala var olan hormon üreten tiroid hücrelerinde birikir ve yüksek enerjili radyasyonu ile onları yok eder.
- Dış radyasyon: Tiroid kanserinde çok etkili değildir ve bu nedenle sadece belirli durumlarda, örneğin ameliyattan sonra kalmış olabilecek kanser hücrelerini yok etmek ve küçük metastazları gidermek için kullanılır.
- Sitostatik ilaçlarla tedavi (kemoterapi): Tiroid karsinomunun hücreleri de buna pek yanıt vermez. Bu kanser tedavisi yöntemi bu nedenle yalnızca belirli durumlarda, örneğin yaygın metastaz durumunda kullanılır.
Aşağıda, bireysel tiroid kanseri türlerinin tedavisi hakkında daha fazla bilgi verilmiştir:
Papiller tiroid kanseri
Hala çok küçük olan papiller tiroid karsinomu durumunda, bireysel vakalarda (hemi-tiroidektomi) etkilenen tiroid lobunun çıkarılması yeterlidir. Diğer tiroid loblarının veya komşu lenf düğümlerinin de etkilendiğinden şüpheleniliyorsa veya daha büyük tümörler söz konusu olduğunda, tiroid bezinin tamamı (total tiroidektomi) ve ayrıca komşu lenf düğümleri çıkarılır.
Ameliyattan yaklaşık 10 ila 14 gün sonra radyoiyot tedavisi uygulanır. Kalan tiroid dokusunu ve mevcut olabilecek herhangi bir metastazı yok etmesi amaçlanmıştır. Bundan sonra vücut artık tiroid hormonları üretemez. Bu nedenle hastaların ömür boyu yüksek dozda tiroid hormonu (tiroksin, T4) içeren bir preparat almaları gerekmektedir. Doz kasıtlı olarak gerekli olanın ötesine geçer. Bu, hipofiz bezinden (hipofiz bezi) TSH salınımını bastırmayı amaçlar. Bu hormon, kalan tümör hücrelerini yeniden büyümeye teşvik eder.
Tümör hızla büyüyorsa veya cerrahi olarak tamamen çıkarılamıyorsa, bazen kemoterapi denenir. Nadiren etkili olmasına rağmen, en azından tümörün kısmen gerilemesine yol açar. Bununla birlikte, tedavinin yararı kesin olarak kanıtlanmamıştır.
Radyasyon tedavisi genellikle sadece papiller tiroid karsinomu cerrahi ve radyoiyot tedavisi ile tamamen çıkarılamıyorsa gerçekleştirilir. Metastazların büyümesini yavaşlatmak için de kullanılabilir.
Foliküler tiroid kanseri
Foliküler tiroid kanserinde tümörün boyutuna bakılmaksızın tüm tiroid bezi çıkarılır (total tiroidektomi). Papiller tiroid kanserinde olduğu gibi, operasyonun ardından radyoiyot tedavisi, ardından ömür boyu yüksek doz tiroid hormonu (tiroksin) alımı takip edilir.
Aynısı, papiller tiroid karsinomu için olduğu gibi kemoterapi ve radyasyon tedavisi için de geçerlidir - düşük veya şüpheli etkinlik ve bu nedenle sadece özel durumlarda kullanılır.
Medüller tiroid kanseri
Medüller tiroid karsinomu (C hücreli karsinom) için tercih edilen tedavi aynı zamanda tiroid bezinin tamamen cerrahi olarak çıkarılmasıdır (total tiroidektomi). Ancak daha sonra radyo-iyot tedavisi yoktur - bu burada etkisiz olacaktır çünkü C hücreleri iyot depolamaz.
Ameliyattan sonra hastalar da hayata hazırlık olarak tiroid hormonu (tiroksin) almaya bağımlıdır. Medüller tiroid kanserinde dozu, TSH salınımını inhibe etmeyen, sadece ihtiyacı karşılamaya yönelik bir aralıktadır.
Gerekirse, örneğin tam cerrahi olarak çıkarılmasının mümkün olmadığı durumlarda, medüller tiroid kanseri durumunda da kemoterapi denenebilir. Yukarıda bahsedilen kanser türlerinde olduğu gibi, burada da şu geçerlidir: Kemoterapinin garantili bir yaşam uzatıcı etkisi yoktur.
Tiroid kanserinin bu formuyla ortaya çıkabilecek şiddetli ishal, geleneksel ilaçlarla pek kontrol altına alınamaz. Bunun yerine, insanlara bazen bir opioid solüsyonu (tinctura opii) verilir.
Anaplastik tiroid kanseri
Anaplastik tiroid kanseri için genellikle çok kötü prognoz nedeniyle cerrahi önerilmez. Radyoiyot tedavisi de söz konusu değildir çünkü kanser hücreleri eski işlevlerini ("farklılaşmamış" tümör) kaybetmiştir ve artık iyotu ememezler.
Bunun yerine, anaplastik tiroid karsinomu için harici radyasyon (radyasyon) yapılır. Tümörü küçültmesi ve lokal semptomları (yutma sırasında baskı hissi, nefes almada zorluk) hafifletmesi beklenir. Prensipte, farklılaşmamış bir tümör olarak anaplastik karsinom, farklılaşmış tiroid kanserinden (papiller ve foliküler tümör) radyasyona biraz daha duyarlıdır.
Aynısı, diğer tiroid kanseri formları için olduğu gibi kemoterapi için de geçerlidir: kullanımının etkinliği ve faydası tartışmalıdır. Bu nedenle kemoterapötik ajanlar sadece bireysel vakalarda uygulanır.
Tiroid kanseri: hastalık seyri ve prognoz
Tiroid kanseri için tedavi şansı ve yaşam beklentisi, tiroid kanserinin tipine ve hastalığın ne kadar ilerlediğine bağlıdır.
Tiroid kanseri: yaşam beklentisi
Papiller tiroid kanseri, diğer tiroid kanseri türlerine kıyasla en iyi iyileşme şansına sahiptir. Tedaviden on yıl sonra, etkilenenlerin yüzde 90'ından fazlası hala hayatta.
Foliküler tiroid kanseri de nispeten iyi bir prognoza sahiptir: On yıllık sağkalım oranı, kanserin çevreleyen dokuya ne kadar nüfuz ettiğine bağlı olarak yüzde 50 ila 95 civarındadır.
Medüller tiroid kanseri olan kişiler biraz daha kötü prognoza sahiptir. Burada on yıllık sağkalım oranı yüzde 50 civarındadır.
Mevcut tıbbi bilgilere göre, anaplastik tiroid karsinomu maalesef pratik olarak tedavi edilemez. Etkilenenlerin ortalama hayatta kalma süresi, tanıdan sonra sadece altı aydır.
Unutulmamalıdır ki bu rakamların tamamı ortalama değerlerdir. Bireysel durumlarda yaşam beklentisi, burada verilen değerlerden önemli ölçüde farklı olabilir.
Tiroid kanseri için takip bakımı
Tedavi tamamlandıktan sonra tiroid kanserinin nüks edip etmediğini (nüks) mümkün olduğunca erken tespit edebilmek için ömür boyu takip önerilir. Bu, boyun bölgesinin ultrason kullanılarak düzenli olarak incelenmesini içerir.
Ayrıca sadece tiroid dokusu tarafından üretilen çeşitli laboratuvar değerleri düzenli olarak ölçülebilir - tiroid bezi tamamen çıkarıldıktan sonra tekrar tespit edilebiliyorsa bu yenilenmiş tümör büyümesine işaret eder. Bu laboratuvar değerleri, sözde tümör belirteçleri olarak da bilinir. Kalsitonin (medüller tiroid karsinomu) ve tiroglobulin (papiller ve foliküler tiroid kanseri) özellikle ilgi çekicidir.
Etiketler: hamilelik doğum diyet çocuk sahibi olma arzusu







.jpg)





.jpg)