İlaç patlaması
ve Martina Feichter, tıbbi editör ve biyologClemens Gödel, sağlık ekibinde serbest çalışandır.
houseofgoldhealthproducts uzmanları hakkında daha fazla bilgiMartina Feichter, Innsbruck'ta eczacılık seçmeli dersi ile biyoloji okudu ve aynı zamanda şifalı bitkiler dünyasına daldı. Oradan, onu bu güne kadar büyüleyen diğer tıbbi konulara çok uzak değildi. Hamburg'daki Axel Springer Akademisi'nde gazetecilik eğitimi aldı ve 2007'den beri'da - önce editör, 2012'den beri de serbest yazar olarak çalışıyor.
houseofgoldhealthproducts uzmanları hakkında daha fazla bilgi Tüm içeriği tıp gazetecileri tarafından kontrol edilir.
İlaç döküntüsü, bir ilaca karşı alerjik veya yalancı alerjik bir cilt reaksiyonudur. Bunun en önemli göstergesi ilaç kullanımı ile kızarıklık arasındaki zamansal ilişkidir. Şiddetli alerjik reaksiyonlar ve tüm vücudu etkileyenler dışında, semptomlar genellikle ilacı bıraktıktan sonra kalıcı bir hasar olmadan düzelir. İlaç döküntülerinin belirtileri, teşhisi ve tedavisi hakkında daha fazla bilgiyi buradan okuyun!
Bu hastalık için ICD kodları: ICD kodları, tıbbi teşhisler için uluslararası kabul görmüş kodlardır. Örneğin, doktor mektuplarında veya iş göremezlik belgelerinde bulunabilirler. L27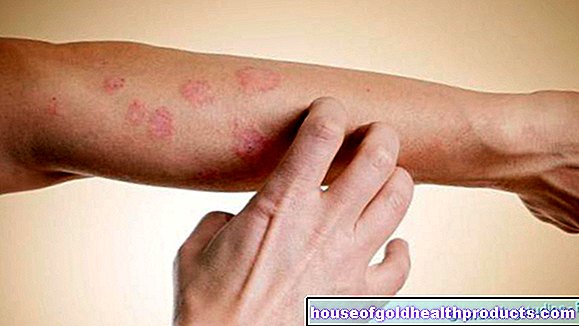
İlaç patlaması: açıklama
İlaç döküntüsü ("ilaç döküntüsü"), dahili veya harici bir ilacın neden olduğu alerjik veya yalancı alerjik deri döküntüsüdür. En yaygın ilaç yan etkilerinden biridir.
Çoğu durumda, ilaç döküntülerine antibiyotikler, özellikle penisilinler neden olur. Örneğin, ampisilin tedavisi sırasında psödoalerjik bir döküntü (ampisilin döküntüsü) gelişebilir. İlaç erüpsiyonuna neden olabilecek diğer ilaç grupları, NSAID grubundan (ASA, ibuprofen, diklofenak gibi) anti-inflamatuar ağrı kesicileri ve epilepsi ve gut için ilaçları içerir.
Çoğu zaman, bir ilaç patlamasından sorumlu olan ilacın kendisidir. Koruyucular, tatlandırıcılar, renklendiriciler veya dolgu maddeleri gibi ilaçtaki yardımcı maddeler daha nadiren kızarıklığın nedenidir.
Alerjik ilaç döküntüsü durumunda, bağışıklık sisteminin aşırı tepkisi o kadar geniş olabilir ki, cilt değişikliklerine tüm organ sistemini veya tüm vücudu etkileyen semptomlar (sistemik semptomlar) eşlik edebilir. Bunlar, örneğin mide bulantısı, kusma, ishal, mukoza zarının şişmesi ve kardiyovasküler rahatsızlıkları içerir.
İlaç patlaması: belirtiler
Mukoza zarlarının alanı da dahil olmak üzere vücudun hemen hemen her yerinde bir ilaç patlaması meydana gelebilir. Ancak tipik olarak ekstremitelerde (kollar, bacaklar) ve gövdede (göğüs, karın, sırt) gelişir. Bazen ilaç döküntüsü gövdeden yayılır; diğer durumlarda ekstremitelerden gövdeye kadar uzanır.
Dış görünüş
İlaç döküntüsü çok çeşitli bir cilt fenomenidir. Kızamıktaki büyük benekli döküntü, kızamıkçıktaki küçük benekli döküntü veya kızıl veya frengideki cilt değişiklikleri ile kolaylıkla karıştırılabilir.
Çoğu durumda, ilaç püskürmesi, genellikle sivrisinek ısırmasına benzer şekilde kırmızımsı bir yükselme olarak görünür. Kabarcıklar (ürtiker) ayrıca ilaç döküntülerinin yaygın bir belirtisidir. Bazen patlayan (büllöz şekil) büyük kabarcıklar oluşur.
Bu nedenle döküntü tipi, ilaç döküntüsü olup olmadığını kesin olarak söylemez. Ek olarak, bir ilaç döküntüsü şiddette değişebilir - bazen sadece hafif ve küçüktür. Şiddetli vakalarda, cilt geniş bir alanda soyulabilir ve ölebilir.
Daha fazla semptom
Daha ciddi vakalarda, alerjik bir ilaç döküntüsü, ishal, mide bulantısı, kusma ve ağız ve boğazdaki mukoza zarının şişmesi gibi diğer semptomlara eşlik eder. Bu, bazen ateşle birlikte, az çok belirgin bir hastalık hissi ile ilişkilidir. Ek olarak, yakındaki lenf düğümleri şişebilir. Alerjik reaksiyon çok şiddetli ise kardiyovasküler sistem de etkilenir.
İlaca bağlı döküntülerin özel formları
Sabit ilaç patlaması
Sözde sabit ilaç döküntüsü, tek veya çoklu, madeni para büyüklüğünde kırmızımsı lekeler şeklinde, eklemlerin yakınında veya mukoza zarlarında bir ilacı aldıktan 30 dakika ila sekiz saat sonra gelişir. İlacı almayı bıraktığınızda, bu lekeler genellikle aylar veya yıllar boyunca devam eder. Çoğu durumda, koyu kahverengiye dönerler.
Sabit bir ilaç patlaması, örneğin tetrasiklin tipi antibiyotikler veya barbitüratlar (yatıştırıcılar ve uyku hapları) tarafından tetiklenebilir.
zehirli pustoloderm
İlaca bağlı cilt reaksiyonlarının bir başka özel formu da toksik püstülodermdir (akut jeneralize ekzantemik püstüloz, AGEP). Aniden, sedef hastalığına benzeyen püstüllerle birlikte kırmızı bir renk değişikliği ortaya çıkar. Tipik olarak, püstüller, eğriliklerde ve parmaklar ile ayak parmakları arasındaki boşluklarda bulunur. Döküntü yanabilir veya kaşınabilir.
eritroderma
Eritroderma ile vücuttaki tüm cilt kızarır. Ek olarak, ateş, lenf nodu şişmesi ve kötü bir genel durum gibi başka semptomlar da mümkündür. Aşırı durumlarda, hayat tehlikede bile olabilir! Bununla birlikte, eritroderma her zaman ilaçlardan kaynaklanmaz. Deri hastalıkları daha sık neden olur.
Eritema eksudativum multiforme
Eritema eksudativum multiforme, esas olarak enfeksiyonlar ve ilaçlarla tetiklenen ani, dairesel, sızan ve parlak kırmızı bir cilt reaksiyonudur. Çoğunlukla ellerin ve kolların ekstansör taraflarında, bazen de mukoza zarlarında ortaya çıkar. Etkilenen hastaların genel durumu da ciddi şekilde bozulabilir.
Eritema eksudativum multiforme'nin en güçlü formları toksik epidermal nekroliz (TEN / Lyell sendromu) ve Steven Johnson sendromudur (SJS). Ancak bunlar nadirdir. Geniş cilt bölgeleri burada gevşer ve ölür. Gözün konjonktivası (konjonktivit) dahil olmak üzere mukoza zarı da etkilenir. Deri lezyonu ikinci derece yanıklara benzer.
Steven Johnson Sendromunda cildin yüzde onundan azı etkilenir ve toksik epidermal nekrolizde yüzde 30'dan fazlası etkilenir. Güçlü cilt reaksiyonuna ek olarak, her ikisi de ateşin yanı sıra karaciğer, bağırsak ve akciğer semptomlarında da fark edilir.
Diğer özel formlar vasküler inflamasyon (vaskülit), eritema annulare santrifüj (hafif ölçeklenen cilt değişiklikleri), pruritus sinüs materia (döküntüsüz kaşıntı), anjiyoödem ve alerjik kontakt egzamadır. Bazı ilaçlarla kanser tedavisi sırasında "EGFR inhibitör döküntüsü" ortaya çıkabilir.
DRESS sendromu
DRESS sendromu adı verilen nadir ilaç reaksiyonunda, tetikleyici ilacı kullandıktan bir ila sekiz hafta sonra, genellikle böbreklerde, karaciğerde, tiroidde, kan hücrelerinde veya sinir dokusunda iltihaplanmanın yanı sıra yüksek ateş ve yüzde şişmenin eşlik ettiği düz bir deri döküntüsü oluşur. .
İlaca Bağlı Lupus
İlaca bağlı lupus eritematozus durumunda, romatizmal hastalık lupus eritematozusun semptomlarına benzer semptomlar ortaya çıkar - bir ilaç tarafından tetiklenir. Döküntü, eklem rahatsızlığı ve ateş gelişir. Ancak hasta tetikleyici ilacı almayı bırakır bırakmaz semptomlar genellikle düzelir.
İlaç patlaması: nedenleri ve risk faktörleri
Çoğu durumda, bir ilaç döküntüsü, bir ilaca karşı alerjik bir reaksiyondur. Daha nadiren alerjik değil, yalancı alerjidir.
Alerjik ilaç patlaması
Bağışıklık sistemi, bir ilacı, savaşılması gereken tehlikeli bir yabancı madde olarak görür - sonuç, genellikle tip IV olan bir alerjik reaksiyondur. Bu gecikmiş tipte bir alerjidir: Bu, T hücrelerinin (T lenfositler) aracılık ettiği ve burada alerji belirtileri - diğer alerji türlerinin aksine - gecikir:
Yeni bir ilaçla ilk temasa geçtiğinizde, ilaç püskürmesinin gelişmesi genellikle birkaç saat ila gün sürer. Bazen haftalar geçer veya siz ilacı almayı bırakana kadar ilaç döküntüsü oluşmaz. İlaç daha sonra tekrar kullanılırsa, cilt reaksiyonları genellikle daha erken başlar - genellikle altı ila 48 saat sonra.
Bir ilaçla ilk temas her zaman duyarlılığı tetiklemez, yani. bağışıklık sisteminin savunma reaksiyonunun gelişimi. Bazen bir ilaç, bağışıklık sistemi aniden ona karşı harekete geçmeden önce birkaç kez sorunsuz kullanılır.
Bazı faktörler genellikle ilaca karşı alerjik reaksiyonları destekler (örneğin alerjik ilaç döküntüsü şeklinde). Bu risk faktörleri şunları içerir:
- Kadın cinsiyeti
- 20 ila 49 yaş arası
- ilacın düzensiz kullanımı
- dozda ani artış
- viral bir enfeksiyonun aynı anda ortaya çıkması (örn. uçuk)
- Bağışıklık sistemi bozuklukları
- Yengeç Burcu
Sahte alerjik ilaç patlaması
Bir ilaç döküntüsü, bağışıklık sisteminden alerjik bir reaksiyon olmadan bile gelişebilir. Örneğin kortizon takviyeleri sivilce benzeri bir kızarıklığa neden olabilir. Aynısı, belirli akıl hastalıkları için reçete edilen lityum içeren ilaçlar için de geçerlidir.
Bazı ilaçlar cildi UV ışınlarına karşı daha hassas hale getirir. Bu, örneğin psikozlara (nöroleptikler) karşı belirli ilaçlar ve bazı antibiyotikler (tetrasiklinler gibi) için geçerlidir. Bu nedenle tedavi sırasında cilt, güneş ışığının etkisi altında veya solaryumda ağrılı bir şekilde kızarabilir (fototoksik reaksiyon) veya hatta alerjik olarak reaksiyona girebilir (fotoalerjik reaksiyon). Bununla ilgili daha fazla bilgiyi güneş alerjileri ile ilgili makalede okuyabilirsiniz.
Yaygın bir yalancı alerjik ilaç döküntüsü şekli ampisilin döküntüsüdür. Bu döküntü, antibiyotik ampisilin ile tedavi sırasında veya aynı anda belirli viral enfeksiyonlar varsa gelişebilir - özellikle Pfeiffer'in glandüler ateşi dahil: Yetişkin hastaların yüzde 30 ila 70'i ve Pfeiffer'in glandüler ateşi olan çocukların neredeyse tamamı, aşağıdaki durumlarda ampisilin döküntüsü geliştirir. ampisilin tedavisi. Viral enfeksiyon azaldıktan sonra, antibiyotik genellikle sorunsuz bir şekilde tekrar tolere edilir.
İlaç patlaması: muayeneler ve tanı
Belirsiz bir döküntü geliştirirseniz - özellikle (kısa süre sonra) yeni bir ilaç kullandıktan sonra - kesinlikle bir doktora görünmelisiniz. Aile hekiminizle veya söz konusu ilacı sizin için reçete etmiş olabilecek doktorla iletişime geçmeniz en iyisidir. Uygun bir muhatap aynı zamanda cilt hastalıkları uzmanıdır (dermatolog).
Doktor önce ayrıntılı bir görüşmede tıbbi geçmişiniz (anamnez) hakkında önemli arka plan bilgileri alacaktır. Olası sorular şunları içerir:
- Şu anda kullandığınız veya yakın zamanda kullandığınız reçeteli ve reçetesiz ilaçlar nelerdir? Yeni bir hazırlık var mı?
- Cilt reaksiyonu nasıl gelişti?
- Kaşıntı veya genel rahatsızlık gibi başka belirtiler var mı?
- Siz veya bir aile üyeniz bir ilaca ters tepki verdi mi?
İlaç döküntüsü çok sayıda başka hastalığa benzeyebileceğinden, tıbbi konsültasyon ve dolayısıyla ilaç kullanımı ile olan bağlantının açıklığa kavuşturulması özellikle önemlidir.
Görüşmeden sonra doktor kızarıklığa daha yakından bakacaktır.
Anamnez tartışmasından elde edilen bilgiler ve kızarıklığa bir bakış, bazen doktorun bir ilaç patlamasından şüphelenmesi ve tedaviye başlaması için yeterlidir - diğer şeylerin yanı sıra, muhtemelen sorumlu ilacın kesilmesini önermek için. Döküntü daha sonra düzelirse, ilaç patlaması şüphesini güçlendirir.
Test yapmak
Bir ilaç patlamasının tetikleyicisini saptamaya yönelik kesin testler, genellikle yalnızca semptomlar azaldıktan sonra gerçekleştirilir. Genellikle bir deri testi (yama testi) kullanılır: Döküntüye neden olabilecek madde(ler)den az miktarda hastanın cildine uygulanır. Etkilenen bölgedeki cildin aşırı duyarlılık reaksiyonu, alerjik ilaç döküntüsü şüphesini doğrular.
Bir lenfosit transformasyon testi (LTT) de yapılabilir. Bu alerji testi in vitro ("bir test tüpü içinde") gerçekleştirilir: Hastadan alınan bir kan örneğinde, döküntünün şüpheli nedenine karşı spesifik bağışıklık hücreleri (T lenfositleri) aranır.
Belirsiz durumlarda, bir provokasyon testi bazen yararlı olabilir: doktor, hastaya nasıl tepki verdiğini görmek için şüpheli ilacı hastaya özel olarak uygular. Belirli koşullar altında, hasta ciddi bir aşırı duyarlılık reaksiyonu geliştirirse bu çok tehlikeli olabilir! Bu nedenle, tıbbi gözetim altında bir provokasyon testi yapılır.
İlaç patlaması: tedavi
Genel olarak, (muhtemelen) tetikleyici ilaç derhal kesilmelidir (bir doktora danıştıktan sonra!) (İlaç döküntüsü çok hafif değilse). Gerekirse, doktor olası çapraz reaksiyonların (özellikle antibiyotiklerle) farkında olması gerekmesine rağmen, ikame bir ilaç yazacaktır: Hasta, kimyasal olarak ilk ilaca benzer bir ikame preparata da hassas tepki verebilir.
Bazen (tetikleyici) bir ilaç, mevcut bir hastalığın tedavisi için vazgeçilmezdir, bu nedenle - belirgin bir alerjik ilaç döküntüsüne neden olsa bile - kesilmemelidir. Daha sonra doktor, alerjik reaksiyonu azaltmak için önleyici bir önlem olarak kortizon ve antihistaminikler verebilir.
İlaç tedavisi
Bir ilaç döküntüsü lokalize ve kaşıntılıysa, antihistamin veya kortizonlu bir merhem genellikle yeterli rahatlama sağlayabilir. Daha ciddi vakalarda doktor, tablet veya infüzyon şeklinde kortizon veya antihistaminikler verebilir. Özellikle tehdit edici durumlarda, immünoglobulinleri infüze etmeyi düşünecektir.
İlacın püskürmesiyle daha önce zarar görmüş cildin bakteri ile enfekte olduğundan şüpheleniliyorsa, hasta antibiyotiklerle tedavi edilmelidir. Çünkü bakteri dokuda ve kötü durumlarda kanda yayılabilir. O zaman "kan zehirlenmesi" (sepsis) riski vardır.
Steven-Johnson sendromu ve sözde toksik epidermal nekroliz, yoğun tıbbi tedavi ve izleme gerektiren klinik tablolardır. Bir ilaç reaksiyonunun hayatı tehdit eden kurslarıdır, ancak başka tetikleyicileri de olabilir.
duyarsızlaştırma
Nadir durumlarda, sözde duyarsızlaştırma gerçekleştirilebilir. Bununla birlikte, bu, ikame seçenekleri olmayan (örneğin, şeker hastalığı için insülin veya bazı antibiyotikler gibi) son derece önemli ilaçlarla yapılır.
İlaç patlaması: hastalık seyri ve prognoz
Çoğu durumda, bir ilaç döküntüsü, rahatsız edici ilacı durdurduktan sonraki birkaç gün içinde düzelir. Ancak Steven Johnson Sendromu veya toksik epidermal nekroliz gibi çok şiddetli seyirler ölümcül olabilir. Bunun nedeni genellikle hasarlı deriden kan dolaşımına (sepsis) yayılan bir enfeksiyondur.
Alerjik ilaç erüpsiyonu ve alerji teşhisinin sonuçlanmasından sonra, doktor hastaya alerji pasaportu vermeli ve tetikleyici ve olası çapraz reaksiyonlar hakkında bilgilendirmelidir. Doktorun alerji pasaportuna tavsiye olarak girdiği alternatif ilaçlar ideal olarak doktor ve hasta tarafından önceden test edilmelidir.
Her durumda, hasta mümkün olduğunca rahatsız edici ilaçtan kaçınmalıdır. Yapılacak en iyi şey ilacın adını not almaktır. B. Cüzdanınızda taşıyın, böylece daha ileri tedavi durumunda doktorlara hemen haber verilebilir. Çünkü tetik tekrar verildiğinde tepki genellikle ilk seferden daha şiddetli olur.
Sabit bir ilaç döküntüsü durumunda olduğu gibi derinin renk atması dışında, vakaların büyük çoğunluğunda ilaç döküntüsü kalıcı bir hasar bırakmaz. İstisnalar, mukoza zarının yapışmasına da yol açabilecek şiddetli kurslardır.
Etiketler: dijital sağlık saç bebek yürümeye başlayan çocuk